Como fazer a ficha de avaliação em fisioterapia envolve 6 etapas: identificação do paciente, anamnese, exame físico, medidas objetivas, diagnóstico cinético-funcional e plano terapêutico. Quando esse fluxo é seguido com método, o fisioterapeuta ganha mais agilidade no atendimento, consistência nos registros e segurança jurídica na documentação clínica, sem transformar a avaliação em um processo complicado.
Fazer a ficha de avaliação em fisioterapia não exige burocracia excessiva. Exige método. Quando o profissional organiza a coleta de informações em uma sequência lógica, a avaliação fica mais rápida de preencher, mais fácil de revisar e mais útil para orientar a conduta desde a primeira consulta.
O problema começa quando campos ficam em branco, a anamnese é superficial ou o exame físico não traz medidas objetivas. Nesse cenário, o registro perde valor clínico, dificulta a comparação da evolução do paciente e ainda fragiliza a documentação do prontuário no dia a dia da clínica.
O caminho mais seguro é seguir um passo a passo claro: identificar o paciente, registrar a queixa principal e o histórico médico, examinar, medir, interpretar e definir objetivos terapêuticos. Com esse fluxo, a ficha deixa de ser um formulário solto e passa a funcionar como base real do raciocínio fisioterapêutico.
Passo a passo: como preencher a ficha de avaliação fisioterapêutica
A ficha de avaliação em fisioterapia pode ser organizada em 6 etapas sequenciais, que vão da identificação do paciente até o plano terapêutico, permitindo um registro clínico completo, mais rápido de preencher e mais seguro para acompanhar a evolução do caso.
Esse processo segue uma lógica simples: cada etapa alimenta a próxima. A identificação fornece contexto, a anamnese orienta hipóteses, o exame físico confirma achados, as medidas objetivas quantificam o quadro e o diagnóstico funcional direciona o tratamento. Quando essa sequência é respeitada, o raciocínio clínico fica mais claro e consistente.
O erro mais comum é tratar a ficha como um formulário isolado, preenchido sem critério. Isso gera retrabalho, perda de informação e decisões baseadas em percepção subjetiva. Na prática, o fisioterapeuta acaba gastando mais tempo depois para compensar o que não foi bem registrado no início.
Seguir um método padronizado resolve esse problema. Em vez de improvisar a cada paciente, o profissional passa a ter um fluxo repetível, que reduz erros, melhora a comunicação com o paciente e fortalece a documentação clínica em qualquer contexto, inclusive em situações que exigem comprovação formal.
- Etapa 1: identificação do paciente e contexto ocupacional
- Etapa 2: preenchimento de anamnese com histórico completo
- Etapa 3: exame físico com inspeção e palpação
- Etapa 4: registro de medidas objetivas e testes
- Etapa 5: diagnóstico cinético-funcional
- Etapa 6: elaboração de plano terapêutico
Nos próximos tópicos, cada etapa será detalhada com o que deve ser registrado, como registrar e quais erros evitar. Dominar esse fluxo não torna a avaliação mais complexa, torna o atendimento mais profissional e previsível.
Passo 1: identificação do paciente
A identificação do paciente reúne dados cadastrais como nome completo, data de nascimento, CPF, contato, profissão e endereço, formando a base do prontuário e garantindo um registro clínico seguro, rastreável e útil para acompanhamento e comunicação.
Os chamados campos obrigatórios parecem simples, mas são o primeiro ponto de erro quando negligenciados. Informações incompletas dificultam o contato para follow-up, prejudicam a organização da agenda e podem gerar confusão entre pacientes com nomes semelhantes, principalmente em clínicas com maior volume de atendimentos.
Além da identificação básica, a profissão e a rotina do paciente têm impacto direto no raciocínio clínico. Um fisioterapeuta que atende um paciente com dor lombar precisa considerar se ele trabalha sentado, em pé ou com carga. Esses dados ajudam a entender o mecanismo da dor e antecipar possíveis fatores de manutenção da condição.
- Dados pessoais: nome completo, data de nascimento e CPF para identificação inequívoca
- Contato: telefone e e-mail para comunicação e confirmação de consultas
- Endereço: relevante para contexto social e logístico
- Profissão: indica padrão de sobrecarga e comportamento funcional
- Responsável: quando aplicável, principalmente em menores ou dependentes
Quando essa etapa é bem preenchida, todo o restante da ficha ganha consistência. O fisioterapeuta evita retrabalho, melhora a organização do prontuário e já inicia a avaliação com um contexto claro sobre o paciente que está atendendo.
Passo 2: preenchimento da anamnese fisioterapêutica
O preenchimento de anamnese reúne queixa principal, histórico da condição, histórico médico e hábitos de vida, permitindo compreender a origem do problema e orientar o exame físico com mais precisão já na primeira avaliação.
A queixa principal deve ser registrada nas palavras do paciente, sem interpretação inicial. É o motivo direto da busca pelo atendimento. Em seguida, a história da moléstia atual detalha quando o quadro começou, como evoluiu, o que piora, o que melhora e quais tratamentos já foram realizados. Esse encadeamento ajuda a identificar padrões e possíveis causas.
O histórico médico amplia o contexto clínico. Doenças prévias, cirurgias, uso de medicamentos e alergias podem influenciar diretamente a conduta fisioterapêutica. Já o histórico familiar aponta predisposições relevantes, enquanto os hábitos de vida mostram fatores que mantêm ou agravam a disfunção.
- Queixa principal: motivo da consulta descrito pelo paciente
- História da moléstia atual: início, evolução, fatores de melhora e piora
- Histórico médico: doenças, cirurgias, medicamentos e alergias
- Histórico familiar: condições hereditárias relevantes
- Hábitos de vida: atividade física, sono, rotina de trabalho, tabagismo e etilismo
Uma anamnese bem estruturada reduz erros de interpretação e evita decisões baseadas apenas em observação superficial. O fisioterapeuta que escuta e registra com método chega ao exame físico com hipóteses mais claras, economizando tempo sem perder qualidade.
Passo 3: exame físico — inspeção e palpação
O exame físico na ficha de avaliação em fisioterapia começa pela inspeção e palpação, analisando postura, movimento, assimetrias e pontos dolorosos, permitindo transformar a anamnese em achados clínicos observáveis e direcionar as próximas etapas da avaliação.
A inspeção é a primeira leitura do corpo. O fisioterapeuta avalia o exame postural em posição estática e dinâmica, observa a marcha quando necessário e identifica alterações visuais como desalinhamentos, edemas e mudanças na pele. O registro deve ser descritivo e objetivo, evitando termos genéricos que não permitem comparação futura.
Na sequência, a palpação complementa a análise com informações táteis. Essa etapa identifica pontos de dor, tensões musculares, alterações de temperatura e mudanças na textura dos tecidos. Quanto mais específico for o registro, maior será a utilidade clínica da informação para acompanhar a evolução do paciente ao longo das sessões.
- Inspeção postural: análise estática e dinâmica do alinhamento corporal
- Marcha: observação do padrão de movimento, quando aplicável
- Assimetrias: diferenças visíveis entre lados do corpo
- Alterações visuais: edemas, coloração da pele e sinais inflamatórios
- Palpação: identificação de dor localizada, tensão muscular e alterações teciduais
Registros vagos como “dor no pescoço” não sustentam o raciocínio clínico. Já descrições precisas permitem comparar evolução e justificar condutas. Essa etapa conecta o que o paciente relata com o que o corpo demonstra, reduzindo incertezas no diagnóstico funcional.
Testes e medidas objetivas: como registrar dados mensuráveis
Os testes e medidas objetivas na ficha de avaliação em fisioterapia registram dados como amplitude de movimento, força muscular e escala de dor, permitindo comparar a evolução do paciente com precisão e reduzir decisões baseadas apenas em percepção subjetiva.
Sem números, não há comparação confiável. Registrar apenas impressões como “melhorou” ou “está melhor” não permite avaliar progresso real ao longo das sessões. As medidas objetivas transformam a avaliação em dados rastreáveis, facilitando tanto o acompanhamento clínico quanto a comunicação com o paciente.
A amplitude de movimento deve ser registrada em graus para cada articulação relevante, utilizando goniometria. A força muscular pode ser classificada de 0 a 5 pela escala MRC ou mensurada com dinamômetro. Já a escala de dor, como EVA ou escala numérica, permite quantificar a percepção do paciente de forma simples e comparável.
| Medida | Como registrar | Instrumento |
|---|---|---|
| Amplitude de movimento | Graus por articulação avaliada | Goniômetro |
| Força muscular | Escala de 0 a 5 (MRC) | Teste manual ou dinamômetro |
| Escala de dor | Valor de 0 a 10 | EVA ou escala numérica |
| Funcionalidade | Pontuação de questionários | DASH, KOOS, ODI, LEFS, entre outros |
| Testes especiais | Resultado positivo ou negativo com descrição | Específico por condição |
Esses dados permitem comparar evolução entre sessões de forma objetiva. Um paciente que sai de EVA 8 para 3 e ganha amplitude de movimento mensurável apresenta progresso claro, documentado e justificável, tanto clinicamente quanto em termos de registro profissional.
Quando essa etapa é bem executada, o fisioterapeuta reduz incertezas, melhora a tomada de decisão e fortalece toda a estrutura da ficha de avaliação como documento clínico confiável.
Passo 4: amplitude de movimento, força muscular e escala de dor
O registro de amplitude de movimento, força muscular e escala de dor transforma a avaliação em dados mensuráveis, permitindo comparar evolução entre sessões e tomar decisões clínicas com base objetiva, não apenas na percepção do paciente.
A amplitude de movimento deve ser registrada em graus para cada articulação relevante, utilizando goniometria. Esse dado mostra o quanto o paciente consegue se mover e permite identificar limitações específicas. Ao longo do tratamento, pequenas evoluções nesses valores já indicam resposta positiva à conduta aplicada.
A força muscular pode ser avaliada pela escala de 0 a 5 ou com o uso de dinamômetro, quando disponível. Esse registro ajuda a identificar déficits de força, desequilíbrios musculares e progressão funcional. Já a escala de dor, como EVA ou escala numérica, traduz a percepção do paciente em um valor comparável entre atendimentos.
- Amplitude de movimento: registrar em graus por articulação avaliada
- Força muscular: graduação de 0 a 5 ou mensuração com dinamômetro
- Escala de dor: valor de 0 a 10 com contexto (repouso, movimento ou palpação)
- Periodicidade: repetir medidas ao longo do tratamento para comparação
Sem essas medidas, o acompanhamento fica subjetivo e impreciso. Com elas, o fisioterapeuta consegue demonstrar evolução real, ajustar condutas com mais segurança e construir um prontuário consistente, que sustenta tanto o raciocínio clínico quanto a documentação profissional.
Passo 5: diagnóstico cinético-funcional
O diagnóstico cinético-funcional organiza os achados da avaliação em uma descrição clara das disfunções de movimento, conectando anamnese, exame físico e medidas objetivas para definir o que realmente precisa ser tratado no paciente.
Diferente do diagnóstico médico, que classifica a doença, o diagnóstico funcional descreve como o corpo está funcionando. Ele identifica limitações de movimento, déficits de força, padrões de sobrecarga e restrições funcionais que impactam diretamente a rotina do paciente.
Essa etapa exige síntese. O fisioterapeuta reúne tudo o que foi coletado e transforma em uma leitura clínica estruturada. Quanto mais específico for o diagnóstico, mais direcionadas serão as condutas e mais fácil será justificar cada decisão tomada ao longo do tratamento.
- Estrutura afetada: qual região ou sistema apresenta disfunção
- Limitação funcional: o que o paciente não consegue fazer ou faz com dificuldade
- Dados objetivos: amplitude, força e dor que sustentam o diagnóstico
- Contexto ocupacional: fatores que contribuem para a condição
Um diagnóstico bem descrito orienta todo o plano terapêutico. Em vez de tratar sintomas isolados, o fisioterapeuta atua sobre a causa funcional do problema, com mais precisão, consistência e segurança no registro clínico.
Elaboração de plano terapêutico e erros comuns a evitar
A elaboração do plano terapêutico organiza objetivos, condutas e prognóstico com base nos dados coletados, garantindo que o tratamento tenha direção clara, critérios mensuráveis e registro consistente desde a primeira sessão.
Sem um plano bem definido, o atendimento perde consistência. O fisioterapeuta pode até executar boas técnicas, mas sem objetivo claro, prazo e métrica, fica difícil avaliar se o tratamento está funcionando ou precisa de ajuste. O plano terapêutico transforma avaliação em estratégia.
Os objetivos devem ser divididos por prazo e sempre mensuráveis. Curto prazo pode envolver redução de dor ou ganho inicial de mobilidade. Médio prazo já inclui melhora funcional mais evidente, e longo prazo envolve retorno às atividades com segurança. Todos precisam de critérios claros de evolução.
As condutas devem ser registradas com especificidade: quais técnicas serão utilizadas, frequência semanal, duração prevista do tratamento e possíveis progressões. Já o prognóstico indica a expectativa de evolução com base nos achados clínicos, ajudando a alinhar expectativa com o paciente.
- Objetivos: definidos por prazo e com métricas claras
- Condutas: técnicas, recursos e frequência de atendimento
- Prognóstico: expectativa de evolução baseada na avaliação
Além de estruturar o plano, é importante evitar erros comuns que comprometem toda a ficha. Campos em branco, informações vagas e ausência de medidas objetivas reduzem a qualidade do registro. A falta de diagnóstico funcional e objetivos sem métrica também dificultam o acompanhamento e a tomada de decisão.
Fichas em papel aumentam esses problemas: dificultam padronização, acesso rápido e segurança dos dados. Um processo bem estruturado, aliado a um sistema digital, reduz falhas, melhora a organização e torna a gestão clínica mais profissional.
Passo 6: objetivos e condutas do plano terapêutico
O plano terapêutico define objetivos mensuráveis, condutas específicas e prognóstico com base na avaliação, organizando o tratamento em prazos claros e permitindo acompanhar a evolução do paciente com critérios objetivos ao longo das sessões.
Os objetivos devem ser estruturados por prazo. No curto prazo, o foco pode ser redução da dor ou ganho inicial de mobilidade. No médio prazo, melhora funcional e aumento de capacidade. Já no longo prazo, o objetivo é o retorno seguro às atividades do dia a dia ou esportivas.
Cada objetivo precisa de métrica e prazo definidos. Isso evita interpretações subjetivas e facilita o acompanhamento. Em vez de registrar “melhorar dor”, o ideal é definir “reduzir EVA de 7 para 3 em 4 semanas”. Esse nível de clareza orienta tanto o profissional quanto o paciente.
- Curto prazo: metas iniciais com foco em dor e mobilidade
- Médio prazo: evolução funcional e ganho de capacidade
- Longo prazo: retorno às atividades com segurança
- Critério de alta: definição clara de quando encerrar o tratamento
As condutas devem ser descritas com precisão: técnicas utilizadas, frequência semanal, duração prevista e progressões esperadas. Esse registro evita inconsistências entre sessões e melhora a continuidade do atendimento, mesmo quando há mais de um profissional envolvido.
Quando objetivos e condutas estão bem definidos, o tratamento deixa de ser reativo e passa a ser planejado. O fisioterapeuta ganha controle sobre a evolução do caso e constrói um prontuário consistente, que sustenta decisões clínicas e comunicação com o paciente.
Erros comuns ao preencher a ficha de avaliação
Os erros mais comuns na ficha de avaliação em fisioterapia incluem campos em branco, informações vagas e ausência de medidas objetivas, comprometendo a qualidade do registro clínico, dificultando a evolução do paciente e aumentando o risco jurídico na documentação.
Campos em branco são falhas diretas no prontuário. Qualquer informação não registrada pode gerar dúvidas futuras, dificultar a continuidade do atendimento ou até comprometer a defesa profissional em situações formais. Mesmo dados simples, quando omitidos, quebram a consistência do registro.
Informações vagas são outro problema frequente. Registros como “dor no ombro” não indicam intensidade, localização exata ou comportamento da dor. Já descrições específicas permitem comparação ao longo do tempo e orientam melhor as decisões clínicas durante o tratamento.
- Campos em branco: ausência de dados sem justificativa
- Informações vagas: falta de especificidade clínica no registro
- Sem medidas objetivas: ausência de números para comparação
- Sem diagnóstico funcional: registro incompleto do raciocínio clínico
- Ficha copiada: uso de dados de outro paciente sem personalização
- Objetivos genéricos: ausência de prazo e métrica no plano terapêutico
Outro ponto crítico é o uso de fichas em papel. Além de dificultar padronização, elas tornam o acesso mais lento, aumentam o risco de perda de dados e dificultam o acompanhamento histórico do paciente ao longo do tempo.
Evitar esses erros não exige mais tempo, exige mais método. Quando o fisioterapeuta segue um fluxo estruturado e registra com clareza, a ficha deixa de ser apenas um documento e passa a ser uma ferramenta real de tomada de decisão clínica.
Por que escolher a Vedius
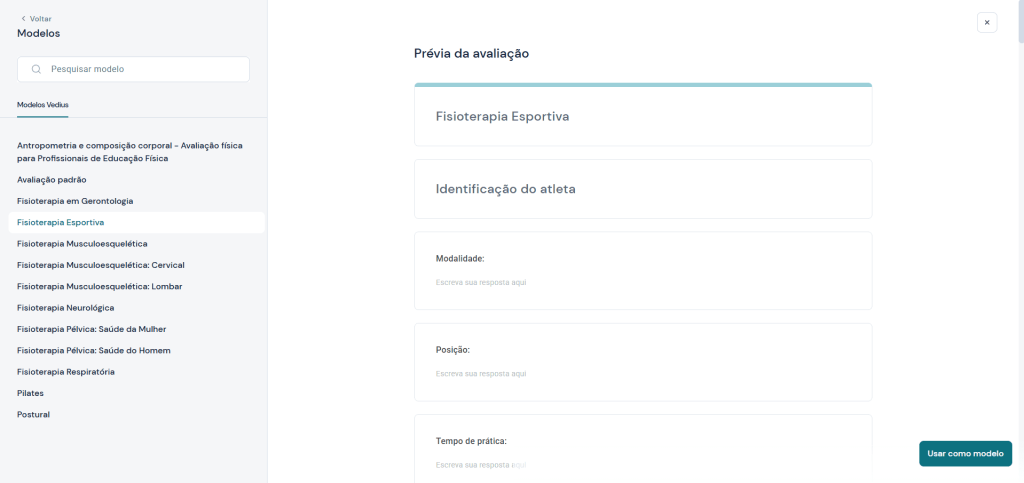
A Vedius é um sistema para fisioterapeutas que oferece 13 modelos de avaliação prontos e mais de 100 questionários validados com cálculo automático, permitindo estruturar a ficha de avaliação de forma padronizada, rápida e segura desde o primeiro paciente.
Em vez de criar fichas do zero ou adaptar documentos em papel, o fisioterapeuta escolhe um modelo já estruturado por especialidade. Isso reduz erros, evita campos esquecidos e garante que todas as etapas da avaliação sejam registradas com consistência, seguindo o fluxo clínico completo.
Os modelos contemplam diferentes áreas de atuação, incluindo fisioterapia musculoesquelética, neurológica, respiratória, esportiva, gerontologia, pélvica, pilates e avaliação postural. Todos podem ser personalizados conforme a necessidade do profissional, mantendo padrão sem perder flexibilidade.
| Recurso | Como ajuda na prática |
|---|---|
| 13 modelos de avaliação | Evita criar fichas do zero e garante estrutura completa |
| +100 questionários validados | Elimina cálculos manuais e reduz erros de pontuação |
| Prontuário eletrônico (LGPD) | Organiza e protege os dados clínicos do paciente |
| Acesso em qualquer dispositivo | Facilita o preenchimento e consulta em tempo real |
| Integração com toda a gestão | Conecta avaliação, agenda e financeiro em um só lugar |
Além disso, o uso de um sistema digital reduz falhas comuns de fichas em papel, como perda de informações, dificuldade de acesso e falta de padronização. O preenchimento se torna mais rápido e organizado, sem comprometer a qualidade do registro clínico.
Mais de 20.000 fisioterapeutas já utilizam a Vedius para profissionalizar sua gestão clínica. Você pode testar gratuitamente por 7 dias, com acesso completo e sem precisar cadastrar cartão de crédito.
Conclusão
Fazer a ficha de avaliação em fisioterapia exige seguir um método com 6 etapas bem definidas, garantindo registros completos, comparáveis e seguros para orientar o tratamento desde a primeira consulta até a alta do paciente.
Quando o fisioterapeuta organiza a avaliação em identificação do paciente, anamnese, exame físico, medidas objetivas, diagnóstico cinético-funcional e plano terapêutico, o processo deixa de ser improvisado e passa a ser estruturado. Cada etapa cumpre uma função específica e fortalece a próxima.
Esse fluxo melhora a qualidade do atendimento, reduz retrabalho e permite acompanhar a evolução com mais precisão. Além disso, um prontuário bem preenchido protege o profissional, facilita a comunicação com o paciente e sustenta decisões clínicas com base documentada.
Dominar esse processo não significa gastar mais tempo. Significa trabalhar com mais clareza, consistência e previsibilidade. É isso que separa um atendimento amador de uma prática clínica profissional.
Perguntas frequentes sobre ficha de avaliação em fisioterapia
Quais são as etapas da ficha de avaliação em fisioterapia?
São seis etapas: identificação do paciente, anamnese, exame físico com inspeção e palpação, registro de medidas objetivas, diagnóstico cinético-funcional e plano terapêutico com objetivos mensuráveis e condutas definidas.
O que é a anamnese fisioterapêutica?
É a coleta estruturada de informações do paciente, incluindo queixa principal, histórico da condição, histórico médico, histórico familiar e hábitos de vida, servindo como base para o raciocínio clínico e direcionamento do exame físico.
Como registrar a escala de dor corretamente?
Utilizando a escala numérica ou EVA de 0 a 10, sempre indicando o contexto da medição, como dor em repouso, movimento ou palpação, permitindo comparar a evolução ao longo das sessões.
O que é o diagnóstico cinético-funcional?
É a síntese clínica que descreve as disfunções de movimento e limitações funcionais do paciente, baseada nos dados da avaliação, e que orienta diretamente o plano terapêutico fisioterapêutico.
Como definir objetivos terapêuticos na ficha?
Os objetivos devem ter prazo e métrica definidos, como redução de dor ou ganho de amplitude em determinado período, permitindo acompanhar evolução de forma objetiva e orientar o tratamento com clareza.
Quais são os erros mais comuns na ficha de avaliação?
Campos em branco, informações vagas, ausência de medidas objetivas, falta de diagnóstico funcional e objetivos sem métrica são erros frequentes que comprometem o registro clínico e a qualidade do atendimento.
Preciso usar um modelo diferente para cada especialidade?
Sim. Cada área da fisioterapia exige campos específicos. Usar modelos adequados por especialidade garante uma avaliação completa, sem excesso de informações irrelevantes ou ausência de dados importantes.